L'insulino-resistenza – che cos'è? La sindrome metabolica è la resistenza all'insulina
Per diverse persone caratterizzate variando la capacità dell'insulina di stimolare l'assorbimento del glucosio. E 'importante sapere che una persona può avere una sensibilità normale ad uno o più degli effetti del composto e, allo stesso tempo – una resistenza assoluta all'altro. Avanti, analizziamo il concetto di "resistenza all'insulina": che cosa è, come si è mostrato. 
Panoramica
Prima di affrontare il concetto di "insulino-resistenza", che cosa è e che cosa fa attributi, va detto che questo disturbo non è raro. Più del 50% delle persone con ipertensione soffrono di questo disturbo. Il più delle volte, la resistenza all'insulina (che è, sarà descritto qui di seguito) si trova negli anziani. Ma in alcuni casi si è rilevato durante l'infanzia. sindrome da insulino-resistenza spesso non viene rilevato prima, non comincia a mostrare una violazione dei processi metabolici. Quelli a rischio sono le persone con dislipidemia o ridotta tolleranza al glucosio, l'obesità, l'ipertensione.
L'insulino-resistenza
Di cosa si tratta? Quali funzioni della violazione? sindrome metabolica di insulino-resistenza è una risposta non corretta dell'organismo all'azione di uno dei composti. Il concetto è applicabile a diversi effetti biologici. Questo, in particolare, si riferisce alla influenza dell'insulina sulle proteine e metabolismo lipidico, l'espressione genica, la funzione endoteliale vascolare. risposta alterata porta ad un aumento della concentrazione ematica del composto richiesta per il volume relativo del glucosio disponibile. sindrome da insulino-resistenza – un disturbo combinato. Si tratta di un cambiamento di tolleranza al glucosio, diabete di tipo 2, dislipidemia, obesità. "Sindrome X" e coinvolge anche la resistenza al grippaggio del glucosio (insulino-dipendente). 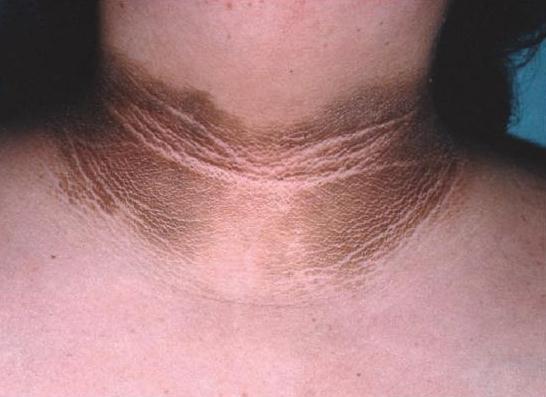
meccanismo di sviluppo
Completamente esplorare i suoi esperti fino ad oggi non è riuscita. Disturbi che portano allo sviluppo di insulino-resistenza si possono verificare i seguenti livelli:
- Recettore. In questo caso, lo stato mostrato affinità o diminuzione del numero di recettori.
- A livello di trasporto del glucosio. In questo caso, la diminuzione di molecole GLUT4 rilevato.
- Pre-recettoriali. In questo caso si parla di insulina anormale.
- Postrecettoriale. In questo caso v'è una violazione fosforilazione e la rottura della trasmissione del segnale.
Anomalie delle molecole di insulina sono abbastanza rara e non hanno alcun significato clinico. densità dei recettori può essere ridotta in pazienti a causa feedback negativo. E 'a causa di iperinsulinemia. Spesso, i pazienti hanno una diminuzione del numero dei recettori moderatamente. In questo caso, il livello di feedback non è considerata un criterio con cui è determinato che grado ha resistenza all'insulina. Le cause del disturbo sono ridotti da esperti per postrecettoriale trasmissione violazioni. Precipitando fattori, in particolare, comprendono:
- Fumo.
- contenuti TNF-alfa aumentato.
- Diminuire l'attività fisica.
- Concentrazioni crescenti di acidi grassi non esterificati.
- Età.

Questi sono i principali fattori che possono scatenare l'insulino-resistenza più frequentemente di altri. Il trattamento prevede l'applicazione:
- gruppo diuretici tiazidici.
- I beta-bloccanti adrenergici.
- L'acido nicotinico.
- Corticosteroidi.
maggiore resistenza all'insulina
Effetto sul metabolismo del glucosio si verifica nel tessuto adiposo, muscolare, e il fegato. I muscoli scheletrici metabolizza circa l'80% del composto. I muscoli in questo caso agisce come una fonte importante di insulino-resistenza. Cattura di glucosio nelle cellule è effettuata per mezzo di speciale proteina di trasporto GLUT4. Quando il recettore è attivato dall'insulina innescato una serie di reazioni di fosforilazione. Alla fine il risultato nella traslocazione di GLUT4 alla membrana cellulare dal citoplasma. Dal momento che il glucosio è in grado di entrare nella cellula. resistenza all'insulina (tasso verrà indicato qui di seguito) è causato da una diminuzione del grado di traslocazione di GLUT4. Si fa notare diminuzione utilizzo e l'assorbimento del glucosio. Insieme a questo, oltre a facilitare la cattura di glucosio nei tessuti periferici, quando iperinsulinemia viene soppressa la produzione epatica di glucosio. Nel diabete di tipo 2 è ripreso.
obesità
È combinato con insulino-resistenza abbastanza spesso. Quando si supera il peso del paziente 35-40% sensibilità scende del 40%. Situato nella parete addominale tessuto grasso ha una maggiore attività metabolica di quella che si trova sotto. Durante le osservazioni mediche rivelato che una maggiore immissione in acidi grassi circolazione portale da fibre addominali provoca produzione di trigliceridi fegato. 
segni clinici
resistenza all'insulina, che i sintomi sono associati a disturbi metabolici può vantaggiosamente essere sospettata in pazienti con obesità addominale, diabete gestazionale, una storia familiare di diabete di tipo 2, dislipidemia e ipertensione. A rischio e le donne con sindrome dell'ovaio policistico (PCOS). A causa del fatto che l'obesità agisce come marcatore di insulino-resistenza, è necessario valutare la natura, su cui v'è la distribuzione del tessuto adiposo. La sua posizione possono essere ginekoidnomu – nella parte inferiore del corpo, o di tipo umanoide – nella parete anteriore del peritoneo. Accumulo nella metà superiore del corpo ha un predittore più significativo di resistenza all'insulina, tolleranza al glucosio alterata e diabete, obesità rispetto alle porzioni inferiori. Per identificare la quantità di tessuto grasso addominale può utilizzare il seguente metodo: per determinare il rapporto tra la circonferenza della vita, circonferenza fianchi e BMI. A tassi di 0,8 per le donne e 0,1 per gli uomini e un BMI superiore a 27 sono diagnosticati con l'obesità addominale e la resistenza all'insulina. I sintomi della malattia si manifesta esteriormente. In particolare sulla pelle segnata rugose, aree iperpigmentate ruvide. Il più delle volte essi appaiono sotto le ascelle, gomiti, sotto il seno. Analisi della resistenza all'insulina è una formula di calcolo. HOMA-IR è calcolato come segue: insulina a digiuno (mU / L) x glicemia a digiuno (mmol / L). Il risultato ottenuto è diviso per 22,5. Che avrà indice di insulino-resistenza. Norma – <2.77. Quando una deviazione nella direzione di aumentare la sensibilità può essere diagnosticata tessuti disturbo. 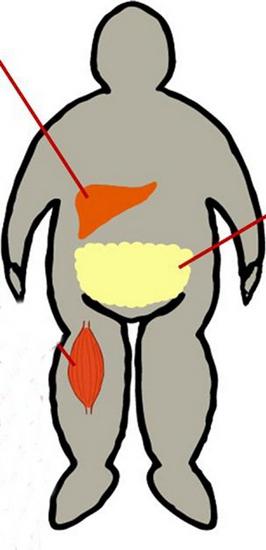
Disturbi di altri sistemi: aterosclerosi
Oggi non esiste una spiegazione unica per il meccanismo di influenza insulinorezistenotnosti la sconfitta del sistema cardiovascolare. Ci può essere un effetto diretto sulla atherogenesis. E 'causata dalla capacità dell'insulina di stimolare la sintesi dei lipidi e dei componenti della proliferazione della muscolatura liscia nella parete del vaso. Insieme a questo possono essere causati da disturbi metabolici associati arteriosclerosi. Per esempio, può essere l'ipertensione, dislipidemia, i cambiamenti nella tolleranza al glucosio. Nella patogenesi della malattia è di particolare importanza alterata funzione dell'endotelio vascolare. Il suo compito è quello di mantenere il tono dei canali di sangue secernendo neurotrasmettitori vasodilatazione e vasocostrizione. Nello stato regole insulina stimola il rilassamento delle fibre muscolari lisce della parete vascolare rilascio di ossido nitrico (2). Inoltre, la sua capacità di migliorare vasodilatazione endotelio-dipendente significativamente alterata in pazienti con obesità. Lo stesso vale per i pazienti con insulino-resistenza. Con lo sviluppo di insufficienza coronarica di rispondere agli stimoli normali, e di ampliare, si può parlare la prima fase di disturbi di microcircolazione – microangiopatia. Questa condizione patologica si osserva nella maggior parte dei pazienti con diabete (diabete mellito).

La resistenza all'insulina può causare aterosclerosi disturbi nel processo di fibrinolisi. PAI-1 (inibitore dell'attivatore del plasminogeno) è in alte concentrazioni nei pazienti diabetici e non diabetici obesi. Sintesi di PAI-1 stimolato proinsulina e dell'insulina. Il livello di fibrinogeno e di altri fattori procoagulanti anche aumentato.
tolleranza al glucosio alterata e diabete di tipo 2
La resistenza all'insulina è un fattore di prima manifestazione clinica del diabete. Per ridurre la concentrazione di glucosio soddisfare le cellule beta del pancreas. Riducendo la concentrazione viene effettuata aumentando la produzione di insulina, che a sua volta porta ad un'iperinsulinemia relativa. Euglicemia può essere mantenuto nei pazienti finché le cellule beta sono in grado di mantenere livelli relativamente elevati di insulina nel plasma per superare la resistenza. In definitiva, questa capacità è persa, e la concentrazione di glucosio aumenta in modo significativo. Un fattore chiave, che è responsabile della iperglicemia a stomaco vuoto su uno sfondo di diabete di tipo 2, insulino-resistenza è il fegato. risposta sana è quello di ridurre la produzione di glucosio. Quando l'insulino-resistenza, la risposta è perduto. Come risultato, eccessiva produzione di glucosio epatico continua, causando iperglicemia a digiuno. Con la perdita della capacità delle cellule beta per fornire insulina ipersecrezione segna il passaggio da resistenza all'insulina con iperinsulinemia di tolleranza al glucosio alterata. Successivamente, lo stato si trasforma in un diabete clinico e iperglicemia.
ipertensione
Ci sono diversi meccanismi che portano al suo sviluppo sullo sfondo di insulino-resistenza. Osservazioni mostrano che l'indebolimento di attivazione vasodilatazione e vasocostrizione può contribuire alla resistenza vascolare. L'insulina promuove la stimolazione del sistema nervoso (simpatico). Questo porta ad un aumento della concentrazione plasmatica norepinefrina. Nei pazienti con insulino-resistenza aumentata risposta alla angiotensina. Inoltre, gli accordi possono essere violati vasodilatazione. L'insulina regole dello stato stimola il rilassamento della parete muscolare vascolare. Vasodilatazione in questo caso è mediata dal rilascio / generazione di ossido nitrico endoteliale. In pazienti con insulino-resistenza, funzione endoteliale è compromessa. Questo riduce la vasodilatazione del 40-50%. 
dislipidemia
Quando la resistenza all'insulina interrotto normali acidi liberi uscita soppressione grassi dopo aver mangiato dal tessuto adiposo. Maggiore concentrazione produce un substrato per la maggiore sintesi di trigliceridi. Questo è un passo importante nella produzione di VLDL. lipoproteina lipasi – Quando iperinsulinemia attività di un importante enzima ridotto. Tra i cambiamenti qualitativi in background spettro di tipo LDL diabete 2 e resistenza all'insulina vanno menzionati maggiore grado di ossidazione delle particelle di LDL. Più sensibili a questo processo sono considerati apolipoproteine glicata.
misure terapeutiche
Aumentando la sensibilità all'insulina può essere realizzata in diversi modi. Di particolare importanza è la riduzione del peso e l'attività fisica. La dieta è importante anche per le persone che sono diagnosticati con insulino-resistenza. Dieta contribuisce alla stabilizzazione in pochi giorni. Migliorare la sensibilità più sarà promuovere la perdita di peso. Per le persone con una decisa resistenza all'insulina, il trattamento consiste di diverse fasi. Stabilizzazione della dieta e l'attività fisica è considerata come la prima fase di trattamento. Per le persone che hanno identificato l'insulina, la dieta deve essere a basso contenuto calorico. Una diminuzione moderata del peso corporeo (5-10 chilogrammi) spesso aiuta a migliorare il controllo dei livelli di glucosio. Calorie 80-90% è distribuito tra carboidrati e grassi, il 10-20% dalle proteine.
farmaci
Significa "Metamorfin" si riferisce ad un gruppo di farmaci biguanidi. Il farmaco migliora la sensibilità all'insulina periferica ed epatica. In questo caso significa alcun effetto sulla sua secrezione. In assenza di preparazione di insulina "Metamorfin" inefficace. Significa "troglitazone" è il primo gruppo tiazolidinedionov medicamento che è permesso usare negli USA. Il farmaco aumenta il trasporto di glucosio. Questo è probabilmente causato da attivazione del recettore PPAR-gamma. E in tal modo aumentata espressione GLUT4, che a sua volta porta ad un aumento nella cattura del glucosio insulino-stimolato. Per i pazienti che hanno una resistenza all'insulina, il trattamento può essere somministrato e combinato. I suddetti mezzi possono essere utilizzati in combinazione con una sulfonilurea, e talvolta con l'altro per produrre un effetto sinergico sulle glucosio plasmatico e altri disturbi. Il farmaco "Metamorfin" in combinazione con una sulfonilurea aumenta la secrezione di insulina e la sensibilità. In questo caso, i livelli di glucosio diminuiscono dopo i pasti e a stomaco vuoto. I pazienti che sono stati assegnati al trattamento di combinazione, erano manifestazioni più comuni di ipoglicemia.